Antibiotikaresistenzen – die unsichtbare Gefahr
Viele Infektionskrankheiten, die noch vor 100 Jahren Tausende Menschen dahinrafften, haben heute ihren Schrecken weitgehend verloren. Der Grund dafür sind Antibiotika, mit denen sich einst tödlich verlaufende Erkrankungen wie Lungenentzündung oder Sepsis inzwischen gut behandeln lassen. Doch die Waffen im Kampf gegen die gefährlichen Erreger stumpfen ab.
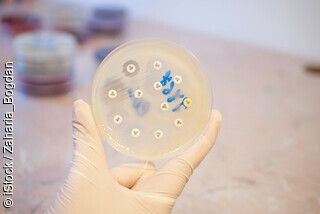 Bakterien in PetrischaleAntibiotika sind Medikamente, die Bakterien abtöten oder ihr Wachstum hemmen. Damit können sie Infektionen wie zum Beispiel Lungenentzündungen heilen. Es gibt mehr als 15 verschiedene Klassen von Antibiotika, die sich in ihrer chemischen Struktur und damit in ihrer Wirksamkeit gegen diverse Erreger unterscheiden. Man bezeichnet sie als resistent gegen ein Antibiotikum, wenn dieses gegen das betreffende Bakterium nicht mehr wirkt. Ein besonderes Problem sind die erworbenen Resistenzen, die durch genetische Veränderungen der Mikroorganismen entstehen. In diesen Fällen kann ein Mittel, das zunächst noch wirksam war, nicht mehr zur Therapie eingesetzt werden.
Bakterien in PetrischaleAntibiotika sind Medikamente, die Bakterien abtöten oder ihr Wachstum hemmen. Damit können sie Infektionen wie zum Beispiel Lungenentzündungen heilen. Es gibt mehr als 15 verschiedene Klassen von Antibiotika, die sich in ihrer chemischen Struktur und damit in ihrer Wirksamkeit gegen diverse Erreger unterscheiden. Man bezeichnet sie als resistent gegen ein Antibiotikum, wenn dieses gegen das betreffende Bakterium nicht mehr wirkt. Ein besonderes Problem sind die erworbenen Resistenzen, die durch genetische Veränderungen der Mikroorganismen entstehen. In diesen Fällen kann ein Mittel, das zunächst noch wirksam war, nicht mehr zur Therapie eingesetzt werden.
Nosokomiale Infektionen werden in der Klinik erworben
Wenn ein Krankheitserreger gegen eine Vielzahl von Antibiotika oder sogar gegen alle Antibiotika widerstandsfähig ist, wird er multiresistent genannt. Das bedeutet, dass Infektionen mit diesen Erregern nur sehr schwer bis gar nicht heilbar sind. Eine wachsende Anzahl der sogenannten nosokomialen Infektionen wird durch resistente oder multiresistente Erreger verursacht. Als nosokomiale Infektionen werden solche Erkrankungen bezeichnet, die im Zuge einer Behandlung in einem Krankenhaus oder einer Pflegeeinrichtung auftreten.
Laut Robert Koch-Institut (RKI) gilt eine Infektion als nosokomial, wenn ein Patient vier Tage nach Aufnahme in der Einrichtung entsprechende Symptome zeigt. Das RKI hat in einer repräsentativen Stichprobe ermittelt, dass sich 2011 mehr als vier Prozent aller Patienten eine Krankenhausinfektion zugezogen haben. Die häufigsten Erkrankungen waren mit einem Anteil von fast 25 Prozent postoperative Wundinfektionen, Harnweginfektionen (22,4 Prozent) und Infektionen der unteren Atemwege (21,5 Prozent).
Resistenzstrategie: die Politik engagiert sich
Die Bundesregierung ist alarmiert und hat bereits im Mai 2015 die neue Deutsche Antibiotika-Resistenzstrategie (DART 2020) beschlossen. Damit sollen die 2008 begonnenen Anstrengungen zur Bekämpfung von Antibiotika-Resistenzen fortgesetzt und verstärkt werden. Der Plan sieht verschiedene Maßnahmen vor, die parallel in der Human- und Veterinärmedizin ansetzen. Er soll dazu beitragen, die Forschung und Entwicklung neuer Antibiotika, alternativer Therapiemethoden und rascher Testverfahren zu verstärken.
„Die weltweite Ausbreitung von Antibiotika-Resistenzen muss gestoppt werden“, heißt es aus dem Bundesministerium für Gesundheit (BMG). Wenn Antibiotika nicht mehr wirkten, drohten die Behandlungsmöglichkeiten in ein Vor-Penicillin-Zeitalter zurückzufallen. Das würde dramatische Konsequenzen nach sich ziehen. „Krankheiten, die heute gut heilbar sind, wie etwa eine Blasenentzündung oder auch eine entzündete Operationswunde, können dann zu schweren Gesundheitsschäden führen“, warnt das BMG. Mit DART 2020 sollen die Anstrengungen nochmals deutlich verstärkt werden. Nötig seien klare Regeln für den Einsatz von Antibiotika in der Medizin und in der Tierhaltung – auch auf internationaler Ebene.
Das Bundesforschungsministerium setzt auch auf die Wissenschaft. „Es gilt zu verstehen, wie sich Resistenzen bilden und unter den Bakterien ausbreiten können“, heißt es. Nur so könne man wirksame Strategien entwickeln, die dem entgegenwirkten. Gleichzeitig müssten neue, wirksame Antibiotika entwickelt werden, gegen die vor allem die multiresistenten Bakterien wehrlos sind.
Antibiotika-Resistenzen: auch Patienten in der Verantwortung
Die Bundesvereinigung Deutscher Apothekerverbände (ABDA) weist darauf hin, dass auch Patienten ihren Teil dazu beitragen können, die Ausbreitung von Resistenzen einzudämmen. „Jeder Patient ist mit dafür verantwortlich, dass Antibiotika wirksam bleiben“, sagt Karin Graf von der ABDA. Dazu seien folgenden Hinweise zu beachten:
- Antibiotika sollten ausschließlich nach ärztlicher Verordnung angewendet werden.
- Sie sollten so lange und in der Dosierung eingenommen werden, wie vom Arzt vorgesehen.
- Apotheker informieren Patienten über Wechselwirkungen und geben Einnahmehinweise. Einige Antibiotika werden durch Calcium in ihrer Wirkung gestört. Sie sollten deshalb nicht mit Milch oder calciumreichen Mineralwässern eingenommen werden. Idealerweise nimmt man die Tabletten mit einem großen Glas Wasser ein.
- Reste von Antibiotika sollten nicht aufgehoben oder von Patienten bei der nächsten Infektion auf eigene Faust eingenommen werden.
- Ärztlich verordnete Antibiotika sollten nicht an andere Patienten weitergegeben werden.
- Antibiotika sollten über den Hausmüll entsorgt werden, aber nicht über die Toilette oder das Waschbecken. Die Entsorgung von Antibiotika über das Abwasser verbreitet die Substanzen in die Umwelt und fördert so die Entstehung von Resistenzen. Einige Apotheken bieten als freiwilligen Service an, Arzneimittelreste zu entsorgen.
- Viele Infektionen können durch einfache Hygienemaßnahmen vermieden werden. Empfehlenswert ist auch eine Grippeimpfung.
